
CATEGORIES:
BiologyChemistryConstructionCultureEcologyEconomyElectronicsFinanceGeographyHistoryInformaticsLawMathematicsMechanicsMedicineOtherPedagogyPhilosophyPhysicsPolicyPsychologySociologySportTourism
Manejo del Marcapasos externo
Se precisa de un monitor de ECG con marcapasos externo y de los electrodos.
q Aplicar los electrodos al paciente. Generalmente el Θ en región paraesternal izquierda (3º-4º espacio intercostal) y el Å en región subescapular izq. o dcha.
q Ajustar la señal del monitor para capturar el latido cardíaco.
q Seleccionar el marcapasos a una frecuencia superior a la del paciente y encender el marcapasos con la menor intensidad de corriente posible (normalmente entre 20 y 70 mA). FC entre 40 y 90 y una duración del impulso de 40 ms. Aumentar lentamente, la intensidad de salida hasta que capture el latido ventricular.
q Seleccionar una intensidad solo ligeramente superior al umbral de captura para disminuir el disconfort en forma de contracciones esqueléticas y dolor. A veces se requiere el uso de diacepan o midazolam).
PANCREATITIS AGUDA
1. Etiología:
- Litiasis biliar: más frecuente en mujeres de 50 a 70 años; riesgo de recurrencias.
- Alcohol: más frecuente en hombres de 30 a 45 años
- Idiopática
- Postoperatoria (postoperatorio inmediato).
- Hiperlipoproteinemias, hipercalcemias, Infecciones, vasculitis, drogas,...
2. Clínica:
- Dolor (síntoma más frecuente): intenso, continuo, mal definido en epigastrio y/o hipocondrios; irradiado a espalda (50%). Otras veces es en cinturón. Empeora con la ingesta y se alivia transitoriamente con el vómito.
- Náuseas y vómitos (80%).
- Fiebre (no siempre indica infección) en los estadios iniciales es poco frecuente.
3. Exploración:
- Epigastrio doloroso, sin defensa ni contractura, disminución de ruidos, distensión abdominal (1os días); llama la atención la desproporción entre el dolor y los escasos hallazgos de la exploración. Los signos de Grey-Turner y Cullen son tardíos.
- Puede presentar shock inicial en un escaso porcentaje de casos sin dolor abdominal.
- También pueden presentar ictericia (relación con litiasis biliar) y alteraciones en la auscultación pulmonar.
4. Diagnóstico:
· Anamnesis y exploración física
·
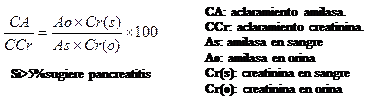 |
Analítica: hemograma, coagulación, GUCI, amilasemia, Ca, PT; GOT, LDH, GAB, amilasa y creatinina en orina.
· Rx tórax (atelectasias basales, derrame pleural).
· Rx simple de abdomen (enfisema pancreático, asa centinela, dilatación duodenal o del colon transverso, borramiento del psoas).
· Ecografía abdominal (aporta datos positivos, pero el páncreas es difícil de ver).
· TAC abdomen: Máxima rentabilidad al 3º día. Permite hallazgos pronósticos:
- Normal.
- Edema pancreático difuso.
- Cambios inflamatorios que pueden extenderse a la grasa peripancreática.
- Flemón o acúmulo de líquido en o alrededor del páncreas.
- Dos o más acúmulos de líquidos en páncreas o tejidos adyacentes.
5. Factores pronósticos de RANSON:
Su presencia desde el inicio del episodio o en los primeros días supone un pronóstico desfavorable. Alta mortalidad si se suman tres o más de ellos:
| Pancreatitis alcohólica | Pancreatitis 2ª a cálculo biliar |
| Al ingreso | Al ingreso |
| Edad >55 años Leucocitos>16.000/ml Glucosa>200mg/dl LDH>350 UI/L GPT>250 UI/L | Edad >70 años Leucocitos>18.000/ml Glucosa>220mg/dl LDH>400 UI/L GPT>250 UI/L |
| A las 48 h | A las 48 h |
| Descenso Hcto>10% Aumento urea>5mg PO2<60 mmHg Def. Bases>4mEq/L Calcemia<8mg/dl Secuestro líquidos>6L | Descenso Hcto>10% Leucocitos>18.000/ml Aumento urea>2mg Def. Bases>5mEq/L Calcemia<8mg/dl Secuestro líquidos>4L |
6. Tratamiento:
· Oxígeno. Dieta absoluta y aspiración mediante SNG conectada a bolsa. Plantear nutrición parenteral si los síntomas se prolongan más de 48h.
· Control de constantes: TA, FC, Tª, Diuresis.
· Vía venosa central
· Sueroterapia: aprox. 3000 ml de S glucosalino o alternando SG 5% + SF. Si las pérdidas estimadas son > 2-3 litros, añadir Albúmina, 1 U por litro infundido
· ClK 2M, 10 ml en cada SG, con controles de K+
· Baralgín® 1 amp IV/6 h o Nolotil® 1 amp IV/8h. Si el dolor es severo y no cede, administrar Dolantina® 1/2 amp SC ó 1/3 amp IV diluida + Primperan® 1 amp IV
· Ranitidina (Coralen®) 1 amp IV/8 h
· Antibióticos e Insulina si son necesarios.
7. Complicaciones:
· Locales: pseudoquiste, flemón, absceso (son los más frecuentes y deben sospecharse si persiste dolor, fiebre o amilasa elevada o reaparecen estos síntomas a las 2-3 semanas), trombosis de la porta, obstrucción del colédoco
- Flemón pancreático suele evolucionar a curación. Solo requiere cirugía si los restos necróticos son de gran tamaño.
- Absceso pancreático requiere tratamiento antibiótico y drenaje quirúrgico. El tratamiento antibiótico empírico es:
| Amoxicilina clavulánico | 1-2 g/8h |
| Más Gentamicina | 240 mg/24h |
| Piperacilina tazobactam | 4 g/8h |
| Imipenem | 500-1.000 mg/8h |
| Metronidazol + Vancomicina + Gentamicina | 1’5 g/24h 1 g/12h 240 mg/8h |
- Pseudoquiste pancreático es más frecuente en las de etiología alcohólica. Los menores de 6 cm se resuelven espontáneamente
· Sistémicas: shock, derrame pericárdico, derrame pleural, ascitis, íleo paralítico, CID, insuf. renal aguda, insuf. respiratoria aguda, psicosis
HEMORRAGIA DIGESTIVA
1. Clasificación:
q Hematemesis: Vómito de sangre que puede ser fresca, roja rutilante con coágulos, correspondiente a sangrado activo, o antigua, con aspecto de posos de café por haber sido digerida.
q Melenas: Es la presentación más frecuente. Emisión de heces negras, brillantes consecuencia de la digestión de sangre que luego es expulsada hasta 5 días después de finalizado el episodio de sangrado. Precisa de un sangrado de al menos 50-100 ml y que permanezca al menos 8 horas en el tubo digestivo. Tiene un origen habitualmente alto, aunque no siempre.
q Hematoquecia: Expulsión de sangre roja por el recto, que indica un origen bajo de la hemorragia, aunque no siempre es así: cuando existe un tránsito abdominal acelerado.
2. Etiología:
2.1. HD Alta:
Ulcera duodenal, gástrica, varices esofágicas, esofagitis erosiva, SD Mallory Weiss...
2.2. HD Baja:
Diverticulosis colónica, angiodisplasia del colon, EII, tumores del colon, divertículo de Meckel en jóvenes, colitis isquémica, pólipos intestinales...
3. Valoración del paciente:
3.1. Anamnesis y exploración clínica
3.2. Comprobación del sangrado digestivo:
q Tacto rectal
q SNG: En pacientes no hepatópatas. Un aspirado negativo no excluye el sangrado. Se realiza lavado que sirve para limpieza de restos antes del estudio endoscópico. También sirve para monitorizar el ritmo del sangrado. En los demás casos no debe dejarse la SNG puesta
3.3. Estado hemodinámico
| VOLEMIA | % pérdida | TAS | Pulso | Síntomas | Tilt test |
| Normal | <500 ml (<15%) | Normal | Normal | ||
| Leve | 500-1250 ml (15-25%) | >100 mmHg | < 100 | Frialdad distal | |
| Moderada | 1250-1750 ml (25-35%) | 90-100 mmHg | 100-120 | Palidez Sudoración Oliguria... | |
| Grave | >2500 ml (>50%) | <60 mmHg | >120 | Estupor Shock... | Å |
Tilt test: Disminución de TA > de 20 mmHg ó aumento de FC > 20 lpm al incorporar al paciente en decúbito.
3.4. Pruebas complementarias:
Muestra de sangre para hematimetría, coagulación, bioquímica y pruebas cruzadas para reservar 4 unidades de [hematíes].
4. Criterios pronósticos de gravedad:
4.1. Clínicos:
Mayor de 55 años. Presentación como shock. Asociación con ICC, Insf. Renal, Respiratoria, Hepática. Hb<8 gr/dl. Necesidad de más de 5 unidades de Hties en 24 horas. Recidiva.
4.2. Endoscópicos:
Grados de Forrest (I: a chorro, IIa: babeante, IIb: vaso visible con coágulo rojo, III: coágulo negro y fondo fibrinoso.
Localización de la lesión: Bulbo duodenal cara posterior y superior.
Tamaño de la úlcera > 1cm.
5. Tratamiento:
q Oxígeno y monitorización de ECG, TA
q Canalizar vía venosa periférica para infundir cristaloides (SF) y/o coloides (Hemocé...) y vía central para medir PVC.
q SF rápido hasta TAS > 100 y después alternando con SG 5% (2500 ml/24 h). Añadir ClK 2M: 10 ml (20 mEq) en cada glucosado.
q Sonda vesical para medir diuresis.
q Antisecretores:
· Omeprazol:80 mg IV en bolo mg (2 amp en 200 ml SF a pasar en 30min.) y seguir con 40 mg/8h. A los 3-5 días cambiar a VO.
· Pantoprazol:20 mg IV/12 h
q Sedación: Sulpiride que además es antisecretor.
q Hemoterapia: si Hb<8 gr/dl y/o Hcto< 24%. Cada unidad de Hties eleva Hb en 1-1’5 g/dl y el Hcto en un 3-4%
q Plasma fresco si aparecen alteraciones de la coagulación. En general siempre que se requieran más de 5 unidades de Hties.
q Sucralfato: Es útil en el sangrado por erosión gástrica. Debe administrarse antes que el antisecretor puesto que requiere de un pH ácido para adherirse a la mucosa.
6. Hipertensión portal:
6.1. Lesión no varicosa:
Manejo semejante al descrito anteriormente. Añadir medidas para prevenir encefalopatía y/o peritonitis bacteriana espontánea (si ascitis). Es preferible administrar coloides a cristaloides.
6.2. Lesión varicosa:
Además de lo anterior, se precisa tratamiento hemostático:
· Somatostatina (Somiatón®, amp 250 mg): Bolo inicial de 500 mg seguido de 250 mg/h en perfusión continua (10 amp en 500 ml SG 5% a 15 got/min.) Parece que bolos repetidos de 250 mg/ 4h mejoran el pronóstico. Puede producir hiperglucemias e hipoglucemias: medir glucemia basal, 30' y cada 4 h. Si es necesario se administrará Insulina o Glucosa hipertónica
· Glipresina: a 2 mg/4 h IV hasta 24-48 h después del control del sangrado.
· Taponamiento esofágico: Se realiza tras endoscopia o resangrado después de tratamiento endoscópico. Es una medida transitoria que no debe sobrepasar 24 h. Intubar si riesgo de aspiración como la encefalopatía G III-IV
- Varices esofágicas: Sengstaken-Blakemore que tiene una triple luz
- Varices gástricas: Linton-Nachlas de doble luz
· Reducir hipertensión portal si el tratamiento tuvo éxito con b-bloqueantes, nitritos VO,...)
ASCITIS
Acumulación de líquido dentro de la cavidad peritoneal. La causa más frecuente es la hipertensión portal por cirrosis hepática.
1. Anamnesis:
El espacio de tiempo en que aparece el aumento del diámetro abdominal es importante: Brusco, en días o escasas semanas se relaciona con gas o líquido, sobre todo si hay patología de base como hepatopatía o cardiopatía.
2. Exploración física:
Aquí es la percusión abdominal la que aporta mayor rendimiento: Matidez generalizada o cambiante indica la presencia de líquido abdominal libre. Si el volumen es mayor de 1 litro, el abdomen presenta matidez, aspecto de batracio, oleada ascítica y signo de peloteo.
3. Pruebas complementarias:
3.1. Analítica
Sistemático de sangre y bioquímica (GUCI, PT, perfil hepático) con coagulación. A veces puede ser útil amilasa, y gasometría venosa. Realizar sistemático de orina.
Imagen
Rx tórax si se sospecha patología supradiafragmática. Rx simple de abdomen: imagen de vidrio deslustrado.
3.3. Paracentesis diagnóstica:
Está indicada en los siguientes casos:
· Primer episodio de descompensación hidrópica.
· Mala respuesta al tratamiento de la enfermedad de base.
· Presencia de fiebre, leucocitosis, SD constitucional, excesiva rapidez de instauración, no edemas en MM II, alteración del estado mental.
La paracentesis se realiza si el paciente no es muy obeso, con asepsia del campo. Se emplea aguja IM montada en jeringa y punzar en FII con el paciente en supino ligeramente lateralizado a la izquierda. En la muestra se determina: LDH, amilasa, glucosa, pH y citología (recuento y fórmula).
4. Orientación Diagnóstica:
| Proceso | Aspecto | Proteínas | Leucocitos | Otras |
| Cirrosis | Pajizo biliosos | < 25 g/dl | < 250/ml | |
| Neoplasia | Pajizo Hemorrágico mucinoso | > 25 g/dl | > 1000 | Biopsia |
| Perit. TBC | Claro, turbio, hemorrágico | > 25 g/dl | > 1000 (linfocitos) | Biopsia |
| Perit. Bact. | Purulento, turbio | > 25 si purulento | PMN | Gram |
| ICC | Pajizo | 15-35 | < 1000 | |
| Nefrosis | Pajizo, quiloso | < 25 g/dl | < 250 | |
| Ascit. pancreática | Hemorrágico, quiloso | > 25 g/dl | Variable | Aumento amilasa |
Se considera exudado si gradiente albúmina plasma/ascitis es < 1’1 g/dl y trasudado si es > 1’1 g/dl.
5. Tratamiento:
Control de iones y osmolalidad en sangre y orina. No se debe forzar diuresis más de 750 ml/día o 1500 ml/día si tiene edemas. No perder más de un Kg/día. Siempre que se produzca un descenso brusco de diuresis, pensar en deplección de volumen.
5.1. Inicial:
· Dieta hiposódica.
· Restricción de agua a 1 l/día.
5.2. Introducción de Fármacos:
A los 3-5 días de la 1ª fase: Espironolactona (Aldactone-100®): 100-200 mg/día, aumentando 100 mg cada 3-4 días, hasta máximo de 400 mg/día. Efectos 2º: hiperpotasemia, acidosis metabólica, impotencia, ginecomastia.
- Cuando Nao/Ko > 1 Þ balance negativo de Na.
- Cuando Nao/Ko < 1 Þ aumentar la dosis.
5.3. Descompensación:
Si no responde al tratamiento de las 2 fases anteriores, existe de entrada insuficiencia renal, Nao < 10 mEq/l ó Nao/Ko < 0’5. Añadir: Furosemida (Seguril®, comp 40 mg) 40 mg/día aumentando cada 2-3 días 40 mg hasta 240 mg/día. Efectos 2º: Hiperglucemia, hiponatremia, hipopotasemia, alcalosis metabólica, calambres, encefalopatía e insuficiencia renal.
5.4. Ascitis Refractaria:
Ascitis refractaria a tratamiento médico.
· Paracentesis evacuadora: Se emplea en casos refractarios (neoplasias, hepatopatías muy evolucionadas) y cuando la ascitis está a tensión que produce compresión diafragmática y disnea secundaria. Se pueden extraer hasta 6-8 litros de líquido con infusión simultánea de hemocé o albúmina. Contraindicada en caso de insuficiencia renal.
· Albúmina al 20% (frascos de 50 y 100 ml) 50 ml por cada 1000 ml evacuados; la mitad a 40 got/min y la segunda mitad a 20 got/min. Otra pauta es infundir 10 ml de albúmina al 10% por cada 1.5-2 litros extraídos.
· Hemocé: Infusión 100 ml por litro extraído. O 500 ml por cada 2 litros evacuados.
· Plasma fresco: Una unidad por cada 2 litros evacuados.
· Profilaxis peritonitis bacteriana: Norfloxacino 400 mg/12 h x 5 días.
5.5. Tratamiento Quirúrgico:
Anastomosis porto-cava latero-lateral; Shunt de Le Veen
6. Complicaciones:
· Hernias
· Hidrotórax
· Síndrome hepato-renal: oligo-anuria, aumento de creatinina, hiperpotasemia, hiponatremia y natriuria < 10 mEq/l. Tratamiento médico ineficaz, sólo quirúrgico.
· Peritonitis bacteriana espontánea: Sus criterios diagnósticos son:
¨ Clínica: Fiebre, dolor abdominal, encefalopatía, Blumberg + y disminución de ruidos intestinales, leucocitosis con desviación izquierda y hemocultivos positivos. (15-30% de los casos son asintomáticos; hay que pensar en ella ante todo deterioro clínico de un cirrótico).
¨ Cultivo: Å y PMN > 250/mm3
¨ Cultivo: Q y PMN > 500/mm3
¨ Tratamiento antibiótico durante 10-14 días: Ceftriaxona (Rocefalinâ): 1g/12h IV. Cefoxitima (Mefoxitinâ): 1-2g/8h IV. Cefotaxima (Primafenâ): 1-2 g/12h IV
ENCEFALOPATIA HEPATICA AGUDA
Alteraciones neuromusculares y mentales potencialmente reversibles que aparecen en el seno de una hepatopatía aguda o crónica.
1. Clínica:
Se puede presentar de varias formas clínicas: Aguda y subaguda, recurrente. Crónica recurrente. Crónica permanente. Factores precipitantes: hemorragia digestiva, insuficiencia renal, diuréticos, infecciones, estreñimiento, sedantes, cirugía, trastornos hidroelectrolíticos
· Grado I: irritabilidad, euforia, dificultad de memoria, inversión del ritmo nictameral, asterixis discreta e hiperventilación.
· Grado II: bradipsiquia, disartria, desorientación témporo-espacial, asterixis evidente, letargia, resistencia a movimientos pasivos.
· Grado III: estupor con respuesta a estímulos verbales, rigidez muscular e hiperreflexia, puede haber asterixis
· Grado IV: coma, reflejos óculo-cefálicos presentes o ausentes, asterixis ausente
2. Diagnóstico:
Clínica compatible en paciente portador de hepatopatía. EEG.
Amoníaco en sangre arterial.
3. Tratamiento:
· Vigilar vía aérea y administrar oxígeno si se precisa.
· SNG conectada a bolsa.
· Sonda vesical y control de diuresis.
· Vía venosa central o drum antecubital.
· Líquidos:
- Sin ascitis: 1500-2000 ml SG 10% + 250-500 ml SF.
- Ascitis: 1000-1500 ml SG 5%. Nada de Na, a menos que haya hiponatremia dilucional.
· Lactulosa (Duphalac®):
- Enemas de limpieza: 400 ml agua + 100 ml lactulosa, 2-4 enemas/día
- EH crónica leve o en previsión: 50-150 ml VO
· Paramomicina (Gabroral, Humatin®), 1/2 frasco/6 h VO
· Vitamina K = Fitomenadiona (Konakión®, amp 10 mg): si existe alargamiento del Tº Prot., 1-2 amp IV lenta o SC/24 h
· Ranitidina (Toriol®, Coralén®), 1 amp IV/8 h
· Clometiazol (Distraneurine®). Si presenta agitación: 40-100 ml/6 h a pasar en 5'; después de calmarlo cerrar gotero.
· Antieméticos (Primperanâ): Si es necesario.
COLICO NEFRITICO
Cólico nefrítico o renoureteral (CRU) = obstrucción aguda de la vía excretora urinaria caracterizada por dolor lumbar intenso irradiado a parte anterior de abdomen, acompañado a menudo de ansiedad, agitación y síntomas vegetativos.
Orientación topográfica de la obstrucción
· Uréter proximal Þ Dolor desde FR a genitales
· 1/3 medio ureteral Þ Dolor en FI
· Uréter distal Þ Irritabilidad vesical, S. vesical.
1. Etiología:
· Obstrucciones intraluminares: Litiasis renal (causa más frecuente), coágulos...
· Estenosis ureterales: Inflamatorias, TBC, tumorales...
· Compresiones extrínsecas: Enfermedades genitales o intestinales, vasculares...
2. Valoración inicial:
2.1. CRU NO Complicado:
· Criterios clínicos: dolor típico, duración < 6 h, episodios previos, no recurrencias (>3/24 h ó >4/48 h), hemodinámicamente estable, orinas claras, sin S. miccional, no signos de infección, sin patología subyacente (nefrourológica, DM, HTA, coagulopatía o fuente embolígena)
· Criterios radiológicos y de laboratorio:
- Rx abdomen simple: normal o cálculo < 5mm fuera de unión urétero/vesical
- Sedimento orina: normal, microhematuria y/o cristaluria
2.2. CRU Complicado:
· Criterios clínicos (CC):
- Dolor atípico; primer episodio; orinas turbias o hematúricas, síntomas miccionales, DM o HTA
- Duración del dolor > 6 h, multirrecurrencias, alteraciones hemodinámicas, hematuria masiva, signos de infección, patología nefrourológica, coagulopatía o fuente embolígena
· Criterios radiológicos y de laboratorio (CRL):
- Rx simple de abdomen: cálculo > 5 mm o en unión urétero/vesical
- Sedimento orina: leucocituria y/o bacteriuria
- Eco abdominal: Indicada en caso de función renal alterada previa o actual; anuria; riñón único; fiebre y/o leucocitosis; síntomas prolongados (>2-3 días); masa abdominal; hipotensión; duda diagnóstica.
3. Diagnóstico diferencial:
· Alteraciones columna lumbar: Artrosis, hernia discal, y otras alteraciones neurológicas de la zona como herpes zóster...
· Patología digestiva: Apendicitis, cólico biliar, colecistitis, diverticulitis, pancreatitis...
· Patología vascular: Aneurisma aórtico, trombosis mesentérica...
· Procesos ginecológicos: Embarazo extrauterino, salpingitis, quiste ovárico...
· Patología pleuropulmonar.
· Patología reno-urológica: Infarto renal, pielonefritis aguda, orquitis, prostatitis...
4. Tratamiento:
4.1. Primer escalón
· Metamizol (Nolotilâ) 2g + Butilescopolamina 20 mg (Buscapinaâ): Se administra IM ó IV, en este caso, se diluyen en SF y se administran en 10 min.
· En caso de contraindicación de pirazolonas se emplea Diclofenaco 75 mg IM.
· En caso de glaucoma, prostatismo o arritmias sustituir buscapinaâ por Meperidina (Dolantina®) ½ amp SC
· Valorar la asociación de ansiolíticos: Diazepam (Valium®, Diazepam Prodes®) 5-10 mg VO o IM
4.2. Segundo escalón:
· Tramadol 100 mg IM/IV se administra lentamente.
· Pentazocina 30 mg IM/IV lentamente.
· Cloruro mórfico IV: Se diluyen 10 mg en 9 ml de SF, administrando 2 mg cada 5 min. hasta analgesia o efectos secundarios.
4.3. Tercer escalón:
Infiltración subcutánea del área de Head con Mepivacaína en 2 hileras de habones paralelas distribuidas por la zona dolorosa que refiera el paciente.
Date: 2014-12-29; view: 856
| <== previous page | | | next page ==> |
| Bloqueos. | | | Tratamiento complementario |