
CATEGORIES:
BiologyChemistryConstructionCultureEcologyEconomyElectronicsFinanceGeographyHistoryInformaticsLawMathematicsMechanicsMedicineOtherPedagogyPhilosophyPhysicsPolicyPsychologySociologySportTourism
Taquiarritmias con QRS estrecho
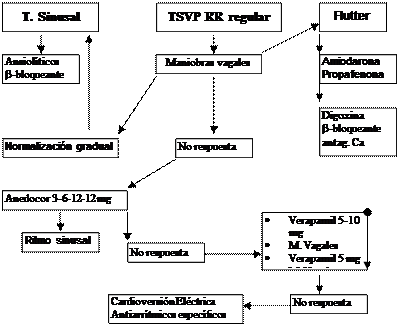
4.1.1. RR regular
§ T. Sinusal: FC > 100 lpm con inicio y fin progresivos que responde a maniobras vagales. Tratamiento: la enfermedad de base. Valorar ansiolíticos y/o betabloqueantes salvo que estén contraindicados (Propanolol (Sumial®) 10-40 mg/6-8 h)
§ Taquicardias auriculares: P ectópica y morfología anómala. Tratar la causa. Fármacos: Digital (salvo 2ª a intoxicación digitálica) o Amiodarona.
§ TPSV: FC entre 150-250 lpm con inicio y fin bruscos. Onda P puede estar inmersa en QRS y no se ve, puede estar tras QRS (r’ en V1, s empastada en V6). Puede ser independiente. Suele ser 2ª a cardiopatías, EPOC, hiperpotasemia o intoxicación digitálica. Tratamiento: Maniobras vagales; Adenosina (AdenocorÒ), Verapamil: 5mg/5-10 min. IV. (mantenimiento: 5 amp. en 250 ml S.G.5% a 6-12 gotas/min. sin pasar de 50-100 mg/día. Luego pasar a 80-120 mg/6-8 h V.O.), Amiodarona, Propafenona, Flecainida, Cardioversión eléctrica (25-50 J).
§ Flutter auricular: Se asocia a cardiopatía orgánica, HTA y neumopatías. Es inestable y pasa a sinusal o FA. FC suele ser la mitad de la auricular (150 lpm). Aparecen ondas F. Tratamiento:
q Conversión a ritmo sinusal: Amiodarona y Propafenona.
q Control frecuencia ventricular: Digoxina, betabloqueantes y calcioantagonistas
q Puede hacerse cardioversión eléctrica y/o sobreestimulación auricular
§ Taquicardia supraventricular incesante: Definición clínica por su evolución y resistencia al tratamiento. Cardioversión eléctrica si hay inestabilidad hemodinámica.
|
 |
4.1.2. RR irregular
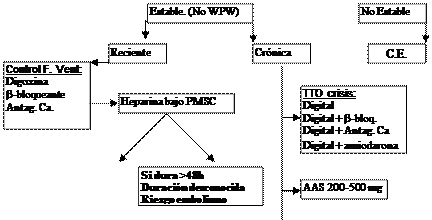
§ Fibrilación auricular (FA): El nodo AV actúa como freno permitiendo una FC<160 lpm.
q Presentación clínica: FA crónica, reciente comienzo (<5 días) y episodios aislados por causa reconocible (Hipertiroidismo, alcohol, IAM, TEP, ACV...)
q Tratamiento en inestabilidad hemodinámica: Cardioversión, 25-50 J
q Tratamiento para el control de frecuencia ventricular: digoxina, betabloqueantes, antagonistas del Ca.
q Tratamiento para restablecer ritmo sinusal: Amiodarona, propafenona (no en IC), sotalol, flecainida (no en IC)
q Otros fármacos: Antiagregantes (AAS 200-500 mg/24 h V.O.) o anticoagulación (heparina).
|
 | |||||||||||||||
 | |||||||||||||||
|
| ||||||||||||||
 |  | ||||||||||||||
| |||||||||||||||
 | |||||||||||||||
 | |||||||||||||||
 |
§ Taquicardia auricular multifocal: Frecuencia auricular variable (100-160 lpm), tres o más morfologías de P, con línea isoeléctrica entre P y P y los intervalos PP, PR, y RR variables. Tratamiento: Corregir hipoxemia y suspender digital o teofilinas. Metoprolol, verapamil (especialmente en EPOC) y amiodarona (de elección en el mantenimiento.)
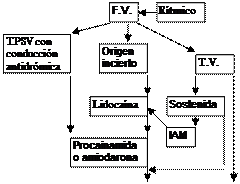
4.2. Taquiarritmias con QRS ancho:
Son ritmos rápidos con QRS > 0’12 sg.
· Arrítmicas: Suelen corresponder a FA (bloqueo de rama previo, o funcional, o con WPW).
· Rítmicas: Hay que distinguir el origen supraventricular o ventricular: Criterios clásicos de Taquicardia Ventricular (TV):
q Ausencia de Patrón RS en al menos una derivación precordial. Si hay alguno se pasa al siguiente criterio.
q Duración desde inicio R a deflexión S más profunda > 100 mseg. Si es menor se pasa al punto siguiente.
q Demostración de disociación AV. Si no, se pasa al siguiente punto.
q Morfología QRS en V1 y V6 (igual en ambas TV; solo en una TSV con conducción aberrante): Patrón BRD: R, qR ó RR en V1 con R/S<1 en V6. Patrón BRI: V2 con R>30 ms., muesca en S, rama descendente y duración desde R a deflexión S >70 ms V6 con qR.
4.2.1. FA con QRS ancho:
Por bloqueo de rama previo TTO igual que FA QRS estrecho. En un WPW con inestabilidad hemodinámica: Cardioversión eléctrica (CE) (25-50 J). El tratamiento de elección: Procainamida IV. Se puede emplear Amiodarona.
4.2.2. TPSV con QRS ancho (antidrómica):
Si hemodinámicamente inestable: CE. Si está estable: Amiodarona o Propafenona. Son útiles a largo plazo De elección Procainamida
4.2.3. Tipo incierto:
Ante duda, manejar como de origen ventricular: Lidocaína; si no responde, Adenosina. Si persiste: Procainamida IV. Si no cede, CE sincronizada.
4.2.4. Taquicardia Ventricular:
· Tipos: Sostenida si dura más de 30 s o precisa tratamiento urgente. No sostenida: dura < 30s. Monomorfa. Polimorfa.
· Tratamiento: Si deterioro hemodinámico CE sincronizada 100 J. Si estable, en un IAM: Lidocaína, si no, Procainamida, y si no cede: CE o Amiodarona.
4.2.5. Fibrilación Ventricular: Parada cardíaca con EKG sin P, QRS o T definidas. Tratar con desfibrilación inicial (22-200-360 J) y si no cede seguir con protocolo de RCP avanzada.
4.2.6. Torsade de Pointes: Tratamiento incluye corregir factores precipitantes. Sulfato de Mg, Aleudrina o marcapasos. Evitar la CE ya que es recurrente.
4.2.7. RIVA: En la fase aguda de IAM con una frecuencia de 60 a 110 lpm. Es bien tolerada; indicador de reperfusión. No requiere tratamiento.
4.2.8. TV por intoxicación digitálica: Fenitoína IV de elección.
4.2.9. Arritmias ventriculares no sostenidas:
· Sin cardiopatía estructural: Benzodiacepinas o betabloqueantes.
· Con cardiopatía estructural: Estudio hospitalario. No hay tratamiento específico.
| |||||||||
 |  | ||||||||
 | |||||||||
|
Date: 2014-12-29; view: 1481
| <== previous page | | | next page ==> |
| Tratamiento | | | Bloqueos. |