
CATEGORIES:
BiologyChemistryConstructionCultureEcologyEconomyElectronicsFinanceGeographyHistoryInformaticsLawMathematicsMechanicsMedicineOtherPedagogyPhilosophyPhysicsPolicyPsychologySociologySportTourism
ACM con AG elevado
Se generan ácidos endógenos no volátiles como el ácido láctico o los cetoácidos ó se añaden ácidos como el metanol, etanol, etilenglicol o salicilatos.
2.1.1. Clínica: Taquipnea, estupor o alteración de la consciencia. Susceptibilidad para arritmias y descenso del inotropismo Þ ICC.
2.1.2. Diagnóstico: Gasometría con ACM y AG elevado.
2.1.3. Tratamiento:
· Causa desencadenante: Cetoacidosis diabética, sepsis, hipoxia, intoxicaciones...
·
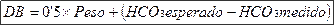 |
Tto inespecífico: Bicarbonato si pH < 7’20 ó HCO3 < 15 mEq/l. El cálculo del déficit de bicarbonato (DB) es:
Se infunde la mitad del DB en 20-30 min. con bicarbonato 1M o con 1/6 molar si la situación no es grave. El empleo indiscriminado de bicarbonato puede ocasionar hipokaliemia grave, hipocalcemia.
· Cetoacidosis alcohólica: Se produce por la cetosis 2ª al ayuno, oxidación del alcohol a acetoaldehído, deshidratación e insuficiencia renal. Comienza entre 1-3 días de abstinencia y presenta ACM con AG elevado y cuerpos cetónicos en orina negativos o débilmente positivos. El tratamiento está basado en SG 5% y SF. También se alternan S. glucosalino. No suele necesitar bicarbonato ni insulina. Vigilar K sérico.
2.2. ACM con AG normal:
Se debe a pérdidas de bicarbonato por orina o tubo digestivo o por adición de ácidos que contienen cloro:
2.2.1. Pérdidas gastrointestinales: El riñón compensa reteniendo cloro lo que produce una ACM hiperclorémica. Tratamiento: Expandir volumen con SF.
2.2.2. Pérdidas renales: Las acidosis tubulares son enfermedades en las que el riñón no reabsorbe Cl en el T. Proximal (Tipo 2) o es incapaz de acidificar la orina en el T. Distal (Tipo I).
2.2.2.1. Tipo 1: ACM con pH orina inapropiadamente alto (>5’5). Bicarbonato sérico bajo (@10mEq/l). Hipokaliemia con hipercalciuria e hiperfosfaturia. Tratamiento: Reposición de bicarbonato, K y Ca.
2.2.2.2. Tipo 2: Bicarbonato plasmático entre 14-20 mEq/l con pH orina > 5’5. El tratamiento además del específico debe incluir la reposición de bicarbonato (10 mEq/Kg/día) VO ó VI. A veces las tiazidas aumentan la reabsorción tubular de bicarbonato.
3. Acidosis Respiratoria:
Se debe a la incapacidad para eliminar CO2 sanguíneo.
3.1. Causas:
Depresión del SNC, trastornos neuromusculares (Miopatías, S. Guillain Barre, tétanos, miastenia, botulismo, organofosforados...) y enfermedades pulmonares / caja torácica.
3.2. Clínica
Las alteraciones de la enfermedad de base más las 2ª a hipercapnia como agitación, hipersomnia, cefalea y arritmias.
3.3. Tratamiento:
El de la enfermedad de base, ventilación con oxígeno y broncodilatadores. Nunca administrar bicarbonato salvo en casos muy graves con paciente intubado.
4. Alcalosis Metabólica:
Se produce por la ganancia de bicarbonato o la pérdida de ácidos más unos factores que impiden la corrección renal:
Causas
4.1.1. Deplección de volumen: La reabsorción de Na se hace con bicarbonato y se pierde Cl. Su corrección se hace son SF. Es una acidosis clorosensible.
4.1.2. Hipokaliemia grave (<2 mEq/l):En este caso se elimina H+ en vez de K lo que ocasiona la ACM.
4.1.3. Hiperaldosteronismo primario: Se reabsorbe Na y bicarbonato sin pérdida de Cl. Este tipo es clororresistente.
4.2. Clínica:
Las formas leves y moderadas son asintomáticas. Las formas graves cursa con irritabilidad, estupor, convulsiones, tetania y tendencia a arritmias.
4.3. Diagnóstico:
Gasometría con pH > 7’4, bicarbonato elevado y elevación compensadora de CO2. Es conveniente determinar Cl en orina.
4.4. Tratamiento:
4.4.1. Deplección de volumen: Administrar SF. En caso de hiperaldosteronismo secundario: Acetazolamida 250-500 mg/8h.
4.4.2.
 |
Casos muy graves con pH>7’55 con clínica de SNC que no responde a las medidas previas: HCl 1’0N: 150 ml (130 mEq/l de H+) en 1 litro de agua estéril, e infundir a 0’2 ml/Kg/h con controles electrolíticos y gasométricos cada 4 h. Se administra la mitad en 12 y el resto en las siguientes 24h. El cálculo del déficit de hidrogeniones (DH+) es:
4.4.3. El resto de casos: tratar la enfermedad de base.
5. Alcalosis Respiratoria:
Eliminación pulmonar excesiva de CO2 con bicarbonato compensador que casi nunca baja de 15 mEq/l salvo que coexista ACM. El tratamiento es el de la enfermedad de base.
| Causas de ALR | |
| Trastornos del SNC | Traumatismo craneoencefálico Hematoma intracerebral Meningitis y encefalitis |
| T. metabólicos | Sepsis Hipoxia Anemia severa Encefalopatía Embarazo |
| T. pulmonares | TEP Neumonía Asma Distrés respiratorio |
| Medicación | Salicilatos Teofilina Catecolaminas Progestágenos |
| Otros | Ansiedad Dolor |
En crisis de ansiedad con hiperventilación se recomienda hacer respirar en bolsa cerrada.
diabetes mellitus Complicaciones metabólicas
1. Clasificación:
· Hipoglucemia:
· Cetoacidosis Diabética:
· Coma o Situación Hiperosmolar:
2. Hipoglucemia:
Complicación más frecuente del tratamiento de la Diabetes Mellitus (DM). En caso de duda debe actuarse como si fuese una hipoglucemia. Se define como un descenso de la glucemia por debajo de 50 mg/dl, aunque en pacientes diabéticos con hiperglucemia crónica se pueden presentar síntomas de hipoglucemia con valores de 70-80 mg/dl.
2.1. Etiología:
· Las causas más importantes en el diabético son:
- Sobredosificación de insulina o ADO.
- ß De ingesta o retraso de ésta tras administración de la insulina.
- Ý De ejercicio o Ý absorción de insulina del lugar de inyección.
- Fármacos con efecto hipoglucemiante: dicumarínicos, fenilbutazona, salicilatos, sulfamidas, clofibratos, sulfinpirazona...
- Insuficiencia renal (ADO).
· Postprandial: Alimenticia (secundaria a cirugía gástrica)
· De ayuno:
- Drogas exógenas (insulina, ADO, alcohol, salicilatos, propanolol,...)
- Hipopituitarismo o déficit aislado de ACTH
- Enfermedad hepática
- Insuficiencia adrenal
- Insulinoma; mecanismos inmunológicos
- Neoplasias extrapancreáticas; nutrición deficiente.
2.2. Clínica:
· Síntomas adrenérgicos: Palpitaciones, taquicardia, temblor, ansiedad, nerviosismo, irritabilidad, debilidad, sudoración, palidez, hambre.
· Síntomas por neuroglucopenia: Cefalea, bradipsiquia, bradilalia, afasia, disartria, astenia, irritabilidad, conducta anormal, marcha inestable, parestesias, visión borrosa, confusión, disminución del nivel de consciencia, psicosis, crisis comiciales e incluso focalidad, coma
2.3. Tratamiento:
2.3.1. Hipoglucemia y consciencia conservada:
· Reposo y administrar alimentos ricos en carbohidratos (zumo, leche, fruta, pan,...). Si toma Acarbosa: glucosa oral ya que la sacarosa no es eficaz en este contexto.
· Ajustar la dosis de medicación. Casi nunca deberá suspenderse la siguiente dosis de insulina, sólo se reducirá el número de unidades. Si glucemia demasiado baja, repetir a las 2 h. y administrar insulina reduciendo las unidades
· Controles de glucemia cada 2 h las primeras 6 horas y luego cada 6 h hasta las 24 horas.
2.3.2. Hipoglucemia con disminución del nivel de consciencia, no responde al tratamiento previo, incapacidad para ingerir alimentos o causa de hipoglucemia que va a prolongarse (ADO, insuficiencia renal...):
· Glucosa 50% (Glucosmón® R-50) 2 amp IV; si no existe respuesta repetir la dosis. Como alternativa ambulatoria, glucagón 1 mg SC/IM.
· Infusión IV continua de SG 10% (500 ml/6-8h) para mantener niveles de glucemia.
· No responde: Hidrocortisona 100 mg IV. Adrenalina 1mg al 1/1000 SC.
· Controles de glucemia cada 2 h las primeras 6 horas y luego cada 6 h hasta las 24 horas.
· En hipoglucemia por ADO puede emplearse octreótide.
· Si tras 30 min. de mantener glucemia persisten síntomas neurológicos, pensar en otras alteraciones metabólicas o lesiones cerebrales como el comas posthipoglucémico por edema cerebral (tratamiento con manitol y dexametasona).
3. Cetoacidosis Diabética:
3.1. Clínica:
· Palpitaciones, palidez, somnolencia.
· Anorexia, náuseas, vómitos, dolor abdominal, prurito, sensación de "falta de aire", alteración del nivel de conciencia
· Antecedentes de poliuria, polidipsia y anorexia en días previos
· Deshidratación, taquicardia, respiración de Kussmaul, aliento cetósico.
3.2. Laboratorio:
· Hiperglucemia > 300, con osmolalidad < 350 mmol/kg.
· Cetonuria ++ e hipercetonemia
· Acidosis metabólica (pH < 7’30, CO3H- < 15) con anión gap
· Glucosuria, Hto; Cr; leucocitosis con desviación izquierda (no implica infección)
3.3. Tratamiento:
3.3.1. Medidas generales:
· Dieta absoluta
· Doble vía venosa: central y periférica
· Monitorización EKG
· Control horario de constantes (TA, FC, FR, Tª, PVC) y diuresis horaria (sonda vesical si existe coma o retención urinaria)
· SNG si bajo nivel de conciencia o vómitos persistentes.
3.3.2. Analítica y pruebas complementarias:
· Hemograma, GUCI y amilasa
· Orina: Cuerpos cetónicos, glucosa y sedimento
· Gasometría venosa y BM-test horarios hasta que pH>7.25 y Glu<250 luego cada 4-6h.
· EKG, Rx tórax y abdomen
· Hemocultivo, urocultivo y cultivo de posible foco si existe fiebre o se sospecha infección.
3.3.3. Reposición hidroelectrolítica:
Cantidad a reponer (debe individualizarse):
3.3.3.1. Primer periodo de 12 h* (reposición del déficit): S Fisiológico**
- 1000 ml en 30 min
- 1000 ml en 60 min
- 2000 ml en 4 h
- 2000 ml en 8 h. En total, unos 6 litros en 12 h.
(*) Aumentar el intervalo a 16-24 h si hay alteraciones cardiovasculares o renales
(**) Cuando Glu < 250, sustituir por SG 5%. Si Na>145 mEq/l: S. Hiposalino. Coloides si shock o hipotensión.
3.3.3.2. Segundo periodo de 12 h (reposición de pérdidas urinarias = ¼-½ de los líquidos administrados en el 1er periodo):
- S. glucosalino o alternando SF con SG 5%: 500 ml/2-4 h.
3.3.4. Insulina rápida:
Se diluyen 50 UI en 250 ml de SF a 10 gotas/min. Si glucemia < 250 mg/dl se pauta la insulina en función de las necesidades.
3.3.5. Potasio:
ClK 2M (1 ml = 2 mEq) Administrar si potasio plasmático es < 6 mEq/l y diuresis mayor de 40 ml/h. Se administran 10-30 mEq/h. No administrar en bolo, ni a velocidades > 20 mEq/h ni diluciones > 60 mEq/l.
3.3.6. Bicarbonato:
Dosis de 50-100 mEq/l en 1-2h (solución 1M contiene 1 mEq/ml). Sólo en casos de:
· Acidosis severa:(pH < 7’1 ó < 7’2 si hipotensión severa, como profundo o fallo V. Izq.)
· CO3H- < 9 mEq
· Hiperkaliemia con cambios en EKC.
Administrar 1/3 del déficit de bicarbonato* en 1 hora, sin elevar el CO3H- por encima de 15 mEq/l para evitar la alcalosis postratamiento y suspendiendo la infusión cuando el pH > 7.15. Si fuese necesario, se administrarán cantidades adicionales.
(*) Déficit de CO3H- = 0.5 x Peso x (CO3H- normal - CO3H- medido)
3.3.7. Transición a insulina subcutánea:
Insulina rápida SC, 8-10 U/6 h, una vez corregida la acidosis (pH > 7.30, CO3H- > 15, Glu < 250). Al mismo tiempo, se inicia dieta blanda repartida en 6 tomas.
4. Situación Hiperosmolar No Cetósica (SHNC)
4.1. Diagnóstico:
4.1.1. Clínica:
· Deshidratación importante
· Alteraciones neurológicas (obnubilación, coma, convulsiones,...)
4.1.2. Laboratorio:
· Ausencia de cetoacidosis
· Glucemia > 500
· Osmolaridad* > 350
· Glucosuria
· Acidosis metabólica leve no cetósica en el 50% de los casos.
(*)Osmolaridad (mOsm/l) = 2 (Na+ + K+) + Glucosa/18 + Urea/2.8
4.1.3. Actitud Terapéutica:
· Sondaje vesical para medir diuresis horaria; y valorar SNG (si coma o vómitos incoercibles).
· La insulina no es fundamental en los primeros momentos (no es eficaz hasta que exista una buena perfusión).
· 
Reposición de líquidos: En las 2 primeras horas 2000-2500 ml y después calcular el déficit de agua libre (DAL) y administrar el 50% en las primeras 12 horas y el resto en las siguientes 12 horas.
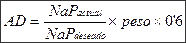 |
|
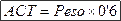 |
- S. salino hipotónico 0’45%: En hipertenso, normotenso o Na >145mEq/l hasta corregir la osmolaridad.
- SF al 0’9%: En hipotenso o con Na <145 mEq/l
- S. Glucosalino: Cuando glucemia <250 mg/dl independientemente de natremia y TA.
· Insulina rápida: Se diluyen 50 UI en 250 ml de SF a 10 gotas/min. (=0’1 UI/kg/h). Con glucemia <250 mg/dl se pauta según necesidades. No suele existir resistencia a la insulina, salvo en casos de ACV, IAM o quemaduras. Si en 4 h. no se reduce la glucemia en 50-100 mg/dl/hora, aumentar al doble la dosis de insulina.
· Potasio: Solo en caso de normo- o hipokaliemia se administran 20 mEq/l en las 2 primeras horas. Luego según necesidades
· Bicarbonato: No suele ser necesario su empleo. Solo en caso de shock, pH<7’2 y acidosis láctica. Objetivo: mantener pH> 7’2.
· Dado el mayor riesgo de complicaciones tromboembólicas: Profilaxis con heparina de bajo PM vía SC: Enoxaparina (Clexane®) 20 UI/12h.
Emergencias endocrinológicas
1. Crisis Addisoniana:
1.1. Etiología:
· Insuficiencia suprarrenal (IS) crónica 1ª ó 2ª:
- Por abandono del tratamiento
- Situación de estrés: infecciones, traumatismos, otras enf. intercurrentes.
- Tratamiento inadecuado.
· Insuficiencia suprarrenal aguda
- Destrucción masiva de las suprarrenales.
- Supresión brusca de tratamiento esteroideo prolongado (>30mg/día más de 7 días se consideran dosis supresoras del eje).
1.2. Diagnóstico:
1.2.1. Clínica: El cuadro más frecuente consta de anorexia, astenia, pérdida de peso e hipotensión ortostática, confusión, fiebre. También pueden aparecer otros déficit endocrinos (deshidratación, alteraciones hidroelectrolíticas y hematológicas, hipoglucemia, vómitos, diarrea; y manifestaciones cutáneomucosas (hiperpigmentación, vitíligo...). En el shock hipovolémico de causas desconocida hay que descartar IS aguda.
1.2.2. Laboratorio: Hiponatremia, hiperkaliemia, elevación de urea y ACM. Puede aparecer hipoglucemia e hipercalcemia. Anemia normocítica normocrómica, neutropenia con linfocitosis relativa, alteraciones de coagulación. El diagnostico de certeza: cortisol plasmático bajo (tomar 5 ml de sangre antes de iniciar tratamiento y conservar en tubo seco y nevera)
1.3. Tratamiento:
Urgencia médica que requiere tratamiento sin esperar a confirmación diagnóstica
1.3.1. Medidas generales: Vía aérea, TA, PVC y EKG.
1.3.2. Reposición hidroelectrolítica con SF y SG 5%.
· Si hipoglucemia se emplea glucosa al 50%.
· En hipotensos debe reponerse 1l/h hasta que TA>100mmHg. Controlar PVC en ancianos y cardiópatas y si es>6 cm agua reducir a 500 ml/h hasta recuperar TA o PVC> 12 cm agua.
1.3.3. Glucocorticoides: Hidrocortisona (Actocortina® 100 mg) 1 amp IV en bolo seguido de 1 amp IV/8h. Días después disminuir la dosis a la mitad del día anterior hasta el inicio de la VO (Hidroaltesona®, comp 20 mg) 30 mg/día.
1.3.4. Mineralcorticoides: A veces es necesario emplear en la IS primaria el 9-alfa-fluorhidrocortisona 0’05-0’1 mg/día VO. En pacientes con dosis de hidrocortisona > 100mg/día y en IS secundaria no suele ser necesario.
1.3.5. Tratamiento del factor desencadenante.
Date: 2014-12-29; view: 1028
| <== previous page | | | next page ==> |
| Hipernatremia | | | Hipertiroidismo |